
31.10.2012
Ventile für die Lunge
Sie können die Rettung für langjährige Raucher sein: Kleine Nickel-Titan-Ventile, die Ärzte in die Bronchien setzen. Diese Ventile helfen den Patienten nicht ein-, sondern auszuatmen! Denn das können viele Menschen mit einer sogenannten "Raucherlunge" oft nicht mehr.
 Beim langjährigen Rauchen nehmen als erstes die kleinen Flimmerhärchen Schaden. Sie kleiden die Bronchien aus, also die Atemwege, die die Luft in die Lunge leiten. Sie sorgen dafür, dass z.B. Staub oder Bakterien, die in die Luftröhre gelangen, wieder hinaustransportiert werden. In Schleim eingedickt, transportieren die Flimmerhärchen die Fremdkörper nach oben.
Beim langjährigen Rauchen nehmen als erstes die kleinen Flimmerhärchen Schaden. Sie kleiden die Bronchien aus, also die Atemwege, die die Luft in die Lunge leiten. Sie sorgen dafür, dass z.B. Staub oder Bakterien, die in die Luftröhre gelangen, wieder hinaustransportiert werden. In Schleim eingedickt, transportieren die Flimmerhärchen die Fremdkörper nach oben.
Millionen sterben ab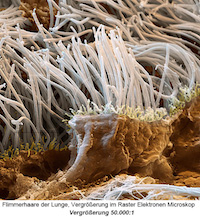 Beim Rauchen aber gelangen nicht nur Schmutz oder Staub, sondern Kondensate und Teerpartikel in die Bronchien. Diese Gifte schädigen die empfindlichen Flimmerhaarzellen so sehr, dass Millionen von ihnen absterben. So können Bakterien in Atemwege gelangen, sie rutschen tief und tiefer bis in ihre kleinsten Verästelungen. Die Folge: Die Bronchien entzünden sich, die Schleimhaut in ihrem Inneren schwillt an, die Atemwege verengen sich. Die Menschen leiden unter Atemnot. Wird eine solche Bronchitis chronisch, spricht man von der Krankheit „COPD“, das steht für „Chronic Obstructive Pulmonary Disease“, (also „Chronische dauerhaft-verengte Krankheit der Lunge“). 12-15% aller Bundesbürger leiden darunter.
Beim Rauchen aber gelangen nicht nur Schmutz oder Staub, sondern Kondensate und Teerpartikel in die Bronchien. Diese Gifte schädigen die empfindlichen Flimmerhaarzellen so sehr, dass Millionen von ihnen absterben. So können Bakterien in Atemwege gelangen, sie rutschen tief und tiefer bis in ihre kleinsten Verästelungen. Die Folge: Die Bronchien entzünden sich, die Schleimhaut in ihrem Inneren schwillt an, die Atemwege verengen sich. Die Menschen leiden unter Atemnot. Wird eine solche Bronchitis chronisch, spricht man von der Krankheit „COPD“, das steht für „Chronic Obstructive Pulmonary Disease“, (also „Chronische dauerhaft-verengte Krankheit der Lunge“). 12-15% aller Bundesbürger leiden darunter.
Nicht mehr rückgängig zu machen
Rauchen die Menschen dann weiter, bleiben also die dauerhaften Entzündungsherde in den Bronchien bestehen, wird das Lungengewebe teilweise zerstört, eine Zerstörung, die nicht mehr rückgängig zu machen ist. Ein sogenanntes Lungenemphysem entsteht.
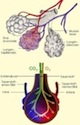
Die Bronchien kann man sich wie einen auf dem Kopf stehenden Baum vorstellen. An seinen kleinsten Ästen hängen weintraubenartig kleine Knäuel von Lungenbläschen (Alveolen). Sie sind mit den kleinsten Blutgefäßen (Kapillaren) verbunden. Aus der Luft, die wir einatmen nehmen sie den Sauerstoff auf. Er durchdringt die Wände der Alveolen. Dort gelangt er in die Kapillaren. Wenn Bakterien die Trennwände der Lungenbläschen zerstören, platzen sie und verschmelzen zu größeren Blasen. Diese großen Blasen haben eine deutlich geringere Oberfläche als die vielen kleinen Bläschen.
 Milliarden und Abermilliarden
Milliarden und Abermilliarden
Wir haben Milliarden und Abermilliarden Alveolen in unserer Lunge. Wenn man sie alle aufschneiden und wie einen Patchwork-Teppich aneinanderlegen würde, hätten sie die Größe eines Fußballfeldes. Durch die Zerstörung wird diese Fläche kleiner. Der Körper kann weniger Sauerstoff aufnehmen. Außerdem verliert die Lunge zunehmend an Elastizität.
Wie ein ausgeleierter Luftballon
Unsere Lunge ist vergleichbar mit einem Luftballon. Bläst man ihn auf, hat er den Drang, sich wieder zusammen zu ziehen. Atmet man ein, zieht die Lunge sich zusammen und drückt die verbrauchte Luft nach außen. Sind viele Lungenbläschen zerstört, wird die Lunge schwach, so schwach wie ein ausgeleierter Luftballon, den man hundert Mal aufgeblasen hat: Ein Teil der eingeatmeten, verbrauchten Luft (Kohlendioxid) bleibt einfach drin. Die Patienten können nicht richtig ausatmen. Die Lunge überbläht. Diese Restluft, die in den dicken Luftblasen der Alveolen gefangen sind, drückt den Teil der Lunge, der noch gut funktioniert, zusammen. Die Patienten leiden jetzt unter chronischem Husten und starker Kurzatmigkeit, selbst bei geringsten Belastungen.
Es gibt kein Wundermittel
Dass Betroffene sofort mit dem Rauchen aufhören sollten, versteht sich von selbst. Medikamente behandeln nur die Symptome, ein Wundermittel gibt es nicht. Sprays und Pulver befreien die Bronchien von Bakterien und halten sie weit. Viele Patienten brauchen nach jahrelangem Rauchen Flüssigsauerstoff, tagsüber und nachts. Die angerichteten Schäden an den Lungenbläschen sind unheilbar. Vor acht Jahren noch haben Chirurgen Patienten, denen Medikamente nicht mehr halfen, operiert. Sie entfernten die kranken, überblähten Lungenabschnitte, damit die gesunden sich wieder ausdehnen konnten. Doch dieser Eingriff war riskant, es gab zu viele Komplikationen. Man suchte nach anderen Wegen.
Ventile statt Brustkorb öffnen
Und fand eine neue Methode: Die Lungenvolumenreduktion mit Hilfe von Ventilen. Die Ärzte setzen vier bis sieben Millimeter kleine Ventile in den kranken Teil der Lunge ein – ohne Schnitt, endoskopisch über die Atemwege. Über eine Kamera kann der Arzt auf einem Bildschirm den Eingriff sehen und die Ventile genau platzieren. Sie setzen die Ventile an den Endabschnitt der Bronchien, an denen die vergrößerten Lungenblasen sitzen. Dort wo die verbrauchte Luft gefangen ist. Die Ventile verschließen sich beim Einatmen und öffnen sich beim Ausatmen. „Wie ein umgekehrtes Fahrradventil sorgen sie dafür, dass keine neue Luft in die überblähten Bereiche gerät, und nach und nach die alte Luft von dort entweichen kann. Eine Art ‚gesunde Einbahnstraße’ entsteht“, erklärt Dr. Manuel Streuter, Chefarzt der Klinik für Lungenheilkunde des Lungenzentrums am Helios Klinikum Krefeld.
Endlich wieder aufatmen
„Es kann aber Wochen und Monate dauern, bis die kranken Areale ganz leer sind“, so seine Erfahrung. „Doch dann schrumpft der überblähte Teil der Lunge und macht den gesunden Teilen Platz. Sie können sich wieder ausdehnen. Und die Patienten können wieder aufatmen“.
Allerdings ist nicht jeder für diesen Eingriff, der eine halbe Stunde dauert, geeignet. Ärzte können solchen Patienten helfen, bei denen bestimmte Abschnitte der Lunge zerstört sind, andere aber gesund. Bei einer gleichmäßigen Zerstörung des Lungengewebes ist der Eingriff meist nicht mit der gleichen Effektivität möglich. Wie lange der Effekt durch die Ventile anhält, ist noch unklar und auch, ob die Ärzte nach ein paar Jahren neue einsetzen müssen. Es gibt zu wenig Erfahrungswerte, die Methode ist einfach noch zu neu.
Die Ventile helfen den Patienten: Ihre Lungenleistung verbessert sich um 30%, wenn es gelingt, das Volumen in den kranken Lungenabschnitten von mehr als 55% zu reduzieren. Das ist ein gutes Ergebnis, weil Medikamente es meist nur schaffen, den weiteren Funktionsverlust aufzuhalten. Deshalb zahlen alle Krankenkassen den Eingriff. (Nur eines der kleinen Ventile kostet rund 2.000 Euro!)
„Früher war die Lebensqualität der Betroffenen sehr eingeschränkt, sagt Dr. Streuter. „Sie hatten Luftnot und vegetierten in relativer Ausweglosigkeit jahrelang dahin. Die neue Methode ist eine großartige Chance für sie“.
Quelle: WDR.de Studio Düssseldorf
 Kurzfilm über die LOT-Austria
Kurzfilm über die LOT-Austria
**********************************
**********************************
Die LOT-Austria trauert!
Marianne Hofmann, Obfrau der LOT-Austria, ist am 13. November im AKH Wien verstorben. Sie ist ihrer schweren Infektion erlegen. Trotz aller Bemühungen konnte sich ihre Lunge nicht mehr erholen. Für ihre Familie, ihre Freunde, Weggefährten und die LOT-AUSTRIA ist dies ein schwerer Verlust. Wir trauern alle um sie!
**********************************
Das Ziel ist klar: Sich körperlich wieder fit fühlen!
Bericht zur Eisen-COPD Studie und Einladung zur Teilnahme 
**********************************
COPD LEITLINIEN
Hier alle Infos
**********************************
DIE KLINISCHE
COPD-FORSCHUNGSSTUDIE
Diese Studie dient der Beurteilung der Sicherheit und Leistung einer noch in der Prüfphase befindlichen Behandlung, die möglicherweise Ihre COPD-Symptome lindern und Ihre Lungenfunktion verbessern kann.
Hier Beschreibung der Studie
Hier die Einladung zur Teilnahme
**********************************
EU-IPFF der Europäische Verband für IPF Patienten
Ein wichtiger Schritt für FIBROSEKRANKE
Besuchen Sie die Seite des
Lungenfibroseforums
**********************************
Angebot der Therme WienMed
**********************************
Der CAT - Test
**********************************
Bestellmöglichkeit für COPD-Ribbons
**********************************